歯が原因で蓄膿症に?「歯性上顎洞炎」の正体と、抜かずに治す精密根管治療の可能性
2026/05/05

東京都江戸川区小岩で根管治療専門外来を開設しております、笠原デンタルオフィスです。
「鼻詰まりが治らないので耳鼻科に行ったけれど、異常なしと言われた」
「上の奥歯が浮いた感じがして、走ると鼻の横に響く」
「鼻から嫌な臭いがするけれど、虫歯はないはず……」
その症状、実は「鼻」ではなく「歯」が原因の蓄膿症(歯性上顎洞炎)かもしれません。
驚かれるかもしれませんが、蓄膿症の約10〜30%は歯が原因であると言われており、この場合は耳鼻科で鼻を洗うだけでは根本的に治ることはありません。
今回は、見落とされやすく、長引きやすい「歯性上顎洞炎(しせいじょうがくどうえん)」の正体と治療法について解説いたします。
なぜ「歯」の病気が「鼻」に影響するのか?
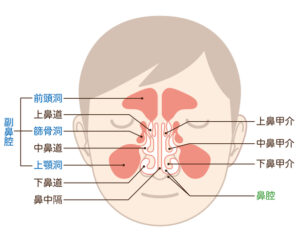
お顔の骨の中には、鼻の横に「上顎洞(じょうがくどう)」という大きな空洞(副鼻腔の一つ)があります。
上の奥歯(特に第一・第二大臼歯)の根の先は、この上顎洞の底と非常に近接しています。
人によっては、根の先が上顎洞の中に突き出していることもあります。
そのため、上の奥歯が虫歯になったり、根の先に膿が溜まったりすると、その炎症がダイレクトに上顎洞へと波及し、膿が溜まってしまいます。
これが「歯性上顎洞炎」です。
普通の蓄膿症との違い
一般的な蓄膿症(鼻性上顎洞炎)は、風邪などの後に両方の鼻に症状が出ることが多いですが、歯性上顎洞炎は「片方だけ」に症状が出ることが圧倒的に多いのが特徴です。
専門医でも難しい?歯性上顎洞炎が「見つかりにくい」理由
歯性上顎洞炎は、非常に見落とされやすい病気です。それには3つの理由があります。
「痛くない」虫歯が原因のことが多い
過去に神経を抜いた歯が再感染している場合、歯自体に激痛がないため、患者様も歯科医師も原因だと思わないことがあります。
レントゲン(2次元)の限界
歯科で撮る通常のパノラマレントゲンでは、歯と上顎洞が重なって写るため、炎症が起きているのかどうかの判別が困難です。
耳鼻科と歯科の「境界線」
耳鼻科では鼻の粘膜は診ますが、歯の根の中までは診ません。逆に歯科でも、上顎洞まで注意深く診察する歯科医師は限られています。
歯性上顎洞炎を引き起こす「4つの感染ルート」
炎症が上顎洞(鼻の横の空洞)に達するには、いくつかの決まった通り道があります。
1. 根尖性周囲炎(こんせんせいしゅういえん)
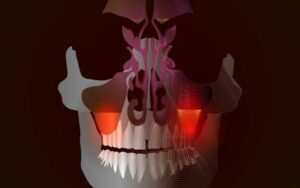
これが最も多い原因です。
上の奥歯の根は「上顎洞」という部屋の床に接しているような状態です。
上の奥歯の虫歯が神経まで達して死んでしまうか、過去に神経を抜いた歯の内部で細菌が再繁殖すると、膿が歯の根の先端に溜まり、その炎症が周囲の骨を溶かしながら、すぐ上にある上顎洞の底を突き破って侵入します。
床に穴が開いて、下の階(歯)から火の手(炎症)が上の階(鼻)へ燃え移るようなイメージです。
2. 重度歯周病による「横からの浸食」
根の先(エンド)だけでなく、歯の周り(ペリオ)からも炎症は波及します。
深い歯周ポケットが形成されると、細菌は歯の根の側面を伝って奥深くへ入り込みます。
上の奥歯の場合、歯周ポケットの終点が上顎洞に極めて近いため、歯を支える骨を溶かしきった細菌がそのまま上顎洞内へ流れ込みます。
歯そのものが健康でも、土台である歯茎の管理が不十分だと、鼻の病気を招く恐れがあります。
3. 医原性の要因(過去の治療や抜歯)
歯科治療がきっかけで起こるケースも少なくありません。
抜歯による「穿孔(せんこう)」
上の奥歯を抜いた際、根の形や位置によっては、上顎洞と口の中が一時的に繋がってしまう「上顎洞口腔瘻(じょうがくどうこうくうろう)」ができることがあります。ここからお口の細菌が入り込むと発症します。
根管治療中の突き出し
非常に稀ですが、根の治療中に器具や消毒薬、あるいは詰め物が上顎洞内へ押し出され、それが異物となって炎症を引き起こすことがあります。
4. インプラントに関連する感染
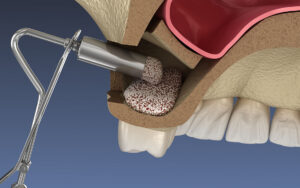
インプラントを埋入するための骨が足りない場合に行う「サイナスリフト(上顎洞底挙上手術)」などの処置後に感染が起きたり、インプラント周囲炎が進行して上顎洞まで達したりするケースです。
なぜ「普通の蓄膿症」よりも治りにくいのか?
歯性上顎洞炎が、耳鼻科の薬だけで治りにくい理由は、その細菌の種類と「供給源」にあります。
細菌の種類が違う
通常の鼻性蓄膿症は、風邪のウイルスや鼻の常在菌が原因ですが、歯性上顎洞炎は「お口の中の嫌気性菌(空気を嫌う強力な菌)」が主役です。
これらの菌は非常に攻撃性が高く、鼻の粘膜に強いダメージを与えます。
「蛇口」が開きっぱなしの状態
上顎洞をいくら洗浄しても、原因となっている「歯の内部」には何億匹という細菌が残っています。
歯の中という「汚れの蛇口」を締めない限り、上顎洞へは常に細菌が供給され続けるため、いつまでも完治しません。
歯性上顎洞炎になりやすい人の特徴
過去に上の奥歯の神経を抜いている
神経がない歯は痛みを感じないため、中で静かに感染が広がっていても気づきにくくなります。
歯と上顎洞が解剖学的に近い
こればかりは体質ですが、CTで診ると、根の先が上顎洞の中に「島」のように突き出している方がいます。
こうした方は、わずかな歯の炎症でもすぐに鼻に響いてしまいます。
免疫力が低下している
普段は体が抑え込んでいても、過労やストレス、糖尿病などで免疫力が落ちた瞬間に、溜まっていた膿が一気に上顎洞へと溢れ出します。
歯性上顎洞炎の特徴的な症状(チェックリスト)
片方の鼻だけ詰まる、あるいは黄色い鼻水が出る。
鼻から生臭い、または焦げ臭いような「嫌な臭い」がする。
上の奥歯が浮いた感じがしたり、噛むと痛んだりする。
階段を降りる時や走る時、鼻の横(頬)に「ひびく」感じがある。
目の下や頬を押すと痛みがある。
原因を特定する「精密診断」の5つのステップ
以下の5つのステップを段階的に踏むことで、正確に原因を突き止めます。
ステップ1:歯科用CT(3次元立体解析)
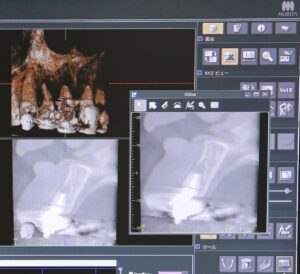
従来の2次元レントゲン(パノラマ)では、歯と鼻の空洞が重なって写るため、炎症が「歯の前にあるのか、中にあるのか、後ろにあるのか」が判別できませんでした。
CTでは、上顎洞の底にある粘膜が「ドーム状」に盛り上がっているかを確認します。
これを「粘膜肥厚(ねんまくひこう)」と呼び、その盛り上がりの中心に位置する歯が原因である可能性が極めて高いと判断します。
複数の根を持つ奥歯のうち、「どの根っこが」原因なのかまで特定できるため、削る範囲を最小限に抑えられます。
ステップ2:電気歯髄診断(ペン型診断器)
一見すると虫歯がなく、被せ物も綺麗で、CTでも判別がつきにくい「隠れ感染」を探し出します。
歯に微弱な電流を流し、神経が生きているかどうかを数値で測ります。
虫歯がなくても、過去の打撲や強い食いしばりなどで神経が「静かに死んでいる」場合があり、そこが感染源(蛇口)になっているケースを特定します。
ステップ3:打診(垂直・水平)と動揺度検査
歯の周りにある「歯根膜(しこんまく)」というクッションの炎症度合いを測ります。
歯を様々な方向から軽く叩き、響く感じを確認します。
垂直的な打診痛
根の先(上顎洞側)に炎症があるサイン。
水平的な打診痛
歯周病が関与している可能性を示唆。
これにより、「根管治療だけで治るのか」「歯周病治療も必要なのか」を切り分けます。
ステップ4:マイクロスコープによる「破折(ヒビ)」の診査

CTでも映らないほどの微細なヒビが原因で、細菌が上顎洞へ漏れ出していることがあります。
マイクロスコープで20倍に拡大した視野で、歯の表面や根の中に髪の毛一本分ほどの「ヒビ」や「破折」がないか徹底的に探します。
もし破折が原因であれば、いくら根管治療をしても細菌の侵入を止められないため、治療方針を「保存」から「抜歯」へ切り替える重要な判断基準となります。
ステップ5:耳鼻科との連携(鑑別診断)

最後に、その蓄膿症が「100%歯のせいなのか」、それとも「鼻そのものの病気(アレルギーや鼻中隔湾曲症など)が併発しているのか」を確認します。
歯科側で原因歯を特定した後、耳鼻科医に上顎洞全体の粘膜の状態や、鼻腔内の排膿ルートを評価してもらいます。
歯科と耳鼻科の両面から診断することで、治療後の再発リスクをゼロに近づけます。
専門医の視点:なぜここまで細かく診るのか?
上の奥歯は「根が3本」あるのが一般的です。
もし、CTやマイクロスコープを使わずに勘で治療を始めてしまうと、「原因ではない根っこ」ばかりを掃除して、一番奥に隠れた「原因の根っこ」を見落とすというミスが起こり得ます。
私たちは、この5つのステップを経て「この歯の、この根っこの、この管が原因だ」と確信を持ってから初めて、治療の器具を手に取ります。この「正確な診断」こそが、歯性上顎洞炎を抜かずに治すための最大の秘訣なのです。
根管治療で治る場合と、残念ながら「抜歯」が必要な場合
歯性上顎洞炎の原因となっている歯を「残せるか、抜くべきか」の判断は、単に「虫歯が大きいから」といった理由だけではありません。
上顎洞(鼻の空洞)というデリケートな場所への「感染ルートを完全に遮断できるか」が最大の焦点となります。
【残せるケース】精密根管治療で完治が目指せる状態
以下の条件を満たしている場合、マイクロスコープを用いた精密な根管治療によって、歯を抜き、鼻の症状を劇的に改善できる可能性が非常に高いです。
感染源が「根の中」に限定されている
細菌が根の管(根管)の中に留まっており、そこを無菌化すれば上顎洞への「膿の供給」が止ると判断できる場合。
過去の治療の「伸びしろ」がある
以前の治療で根の掃除が不十分だったり、詰め物が根の先まで届いていなかったり、見落とされた神経の管(第4の根管など)がある場合。
これらを最新の技術で清掃し直すことで、劇的に改善します。
歯の構造(壁)が十分に維持されている
根管治療をした後に、しっかりと被せ物(クラウン)を支えられるだけの健全な歯の組織が残っている場合。
【抜歯が避けられないケース】残すことが全身の不利益になる状態
「なんとしても残したい」というご希望があっても、以下の場合は抜歯を選択せざるを得ません。
無理に残そうとすると、上顎洞の炎症がさらに悪化し、周囲の骨を溶かし続けるだけでなく、深刻な全身感染のリスクを招くからです。
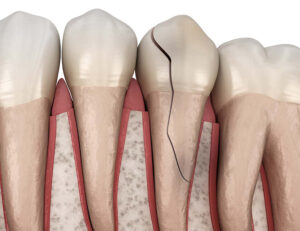
垂直性歯根破折(しこんはせつ)
歯の根っこが縦にパカッと割れてしまっている状態です。
破折は細菌にとっての通り道となり、そこから常に上顎洞へ細菌が送り込まれます。
根管治療では破折を完全に封鎖することはできないため、抜歯が解決策となります。
重度の歯周病との合併(エンド・ペリオ病変)
歯の根の先だけでなく、歯の周りの骨(歯槽骨)が歯周病で溶け、上顎洞まで筒抜けになっている場合。
このルートを遮断するのは現代の歯科医療でも極めて困難です。
「土台」を建てるための壁がない
虫歯があまりにも深く、歯肉の下まで進行している場合です。
仮に根管治療を終えても、細菌の侵入を防ぐための精密な被せ物を固定できなければ、すぐに再発してしまいます。
判断を迷う「グレーゾーン」の場合
中には、CTやマイクロスコープでも判断が非常に難しいケースがあります。
その場合、当院では「まず一度だけ、精密根管治療でアプローチしてみる」という選択肢をご提案することがあります。
トライアル・アプローチ
1〜2回、マイクロスコープ下で徹底的に除菌を行い、鼻の症状やCT画像に改善が見られるかを評価します。
これで改善の兆しが見えれば、抜かずに継続します。
全く変化がない場合は、患者様と相談の上で、納得感を持って抜歯へと進みます。
当院が行う「歯性上顎洞炎」を止める精密根管治療
鼻の症状を止めるためには、歯の中の感染を完璧に封じ込める必要があります。
当院では以下のプロセスを徹底します。
ラバーダム防湿
唾液(細菌)が根の中に入るのを100%防ぎます。これなしでは、鼻の炎症を治すことは不可能です。
マイクロスコープ治療
上顎洞炎の原因となりやすい「細い枝分かれした根管」や「石灰化した管」を、20倍の視野で確実に清掃します。
ニッケルチタンファイルの活用
複雑に曲がった根の形に沿って、効率的に汚れを除去します。
CTによる術後評価
治療後、上顎洞の粘膜の腫れが引いていく様子をCTで確認し、完治を判断します。
よくある質問
監修医・医院情報
監修医:笠原明人(日本顕微鏡歯科学会指導医/笠原デンタルオフィス 副院長)
資格及び所属団体
PERF-J(中川寛一主宰)インストラクター
日本顕微鏡歯科学会認定医第66号 指導医第34号(江戸川区取得第一号)、代議員、理事
日本歯内療法学会会員
日本口腔顔面痛学会会員
日本口腔インプラント学会会員
歯科医師臨床研修指導医
日本歯科医師会会員・東京都歯科医師会会員・江戸川区歯科医師会会員
日本歯科保存学会会員
歯学博士
笠原デンタルオフィス・精密根管治療専門サイト:https://endodontics-tokyo.com/
〒133-0056 東京都江戸川区南小岩7-30-12 東名観光ビル 2F
電話:03-6458-0640
電車でお越しの方:
JR総武線小岩駅 徒歩3分
お車・自転車でお越しの方:
近隣の有料駐車場をご利用ください。(駐輪場あり)


